どうも。
管理人のKnee-studyです。
今回は「人工膝関節置換術術後の痛み」について記事にしていきます。
人工膝関節置換術(以下、TKA)の術後は痛みに悩まされることが多々あります。
この術後の痛みの原因はさまざまであり、時期によって痛む原因は変わってきます。
また、術後の痛みは、術前に患者が最も恐れていることの一つであり、
術後管理が不十分であると、機能回復だけでなく患者満足度にも大きな影響を及ぼすとされています。
今回はそういったTKA術後の痛みについて考えていきたいと思います。
1.人工膝関節置換術の術後の痛みの原因
TKA術後の痛みの原因は様々です。
年々、インプラントの改良や手術手技の向上によって、術後の痛みの原因となる因子は減ってきています。
それでも、侵襲の大きさや軟部組織の問題などが影響して術後の痛みはほぼ100%の確立で生じます。
ここでは、TKA術後の痛みの原因をいくつか紹介していきます。
①術後の炎症による痛み
手術による侵襲は強い炎症をもたらします。
TKAの場合、膝の前面を開いて、骨を切り、人工関節を入れ込むため思っているよりも侵襲のダメージは大きくなります。
そのため、術後は膝の周囲が腫れて熱を持ちます。
これはある種、仕方のない必ず起こる反応であり、
術後数日間はリハビリ中でもこの炎症を抑えるためにアイシングを行うなどの対応をしていきます。

この炎症症状は血液検査にて判断していきます。
血液検査のCRPの値を見ながら、炎症の経過を確認していきます。
基本的には、このCRPは術後1週間ほどで落ち着きます。
②軟部組織性の痛み
術後、炎症症状が落ち着いてきても完全に痛みが落ち着くわけではありません。
その後も運動に伴って組織の炎症が強まったりなども十分起こります。

術後のリハビリで徐々に負荷量も上がってくるため、若干の炎症は継続します。術後のリハビリで過負荷になるとこの炎症が再燃する可能性があるため、リスク管理は重要になります。
上記のように、過度な負荷に気を付けてリハビリを行っていても、痛みが出現することもあります。
この場合は、軟部組織の影響が考えられます。
これは術前の膝の変形の程度も関わっています。
術前に膝の変形が強ければ強いほど、それに伴って軟部組織の伸張性も低下しています。
手術により骨構造は修正(膝はO脚から真っすぐに修正される)されますが、軟部組織に対しては特別手を入れることはありません。
※膝蓋下脂肪体の除去や靱帯の除去などは行いますが、筋組織などは特に手を加えることはありません。
そのため、変形によって短縮した組織は術後、伸長されることになりその伸長痛を感じることがあります。
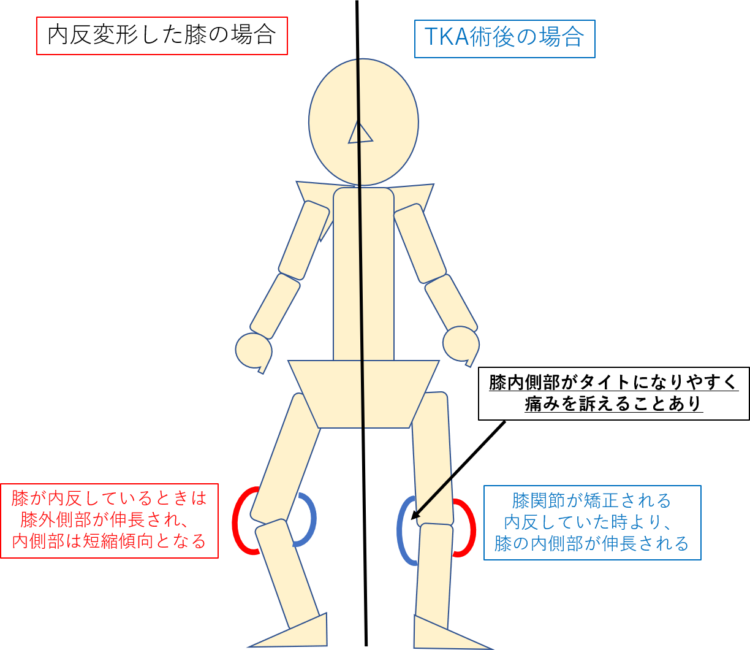
図:TKA術後の軟部組織の変化
具体的に、TKA術後に伸長ストレスを受けやすい組織を以下に紹介します。
●膝内側の皮膚の伸張性低下(皮下組織の滑走性なども)
●膝内側周囲の存在する筋群の問題(短縮およびそれぞれの滑走性障害)
●内側側副靭帯の緊張(後述)
●内側膝蓋支帯および靱帯の伸張性低下
③MCL(内側側副靭帯)の伸長痛も意外と多い
TKAに至るケースの多くは膝の内反変形(O脚)をしています。
そのため、膝の内側組織は短縮傾向にあり、逆に外側組織は伸長傾向にあります。
そのため、術後に変形が矯正されることで膝の内側組織は伸長されやすくなります。
つまり内側に位置する内側側副靭帯も伸長される傾向にあるということです。
内側側副靭帯は外側側副靭帯よりも厚く大きい靱帯になるため、その影響を受けやすいものと思われます。
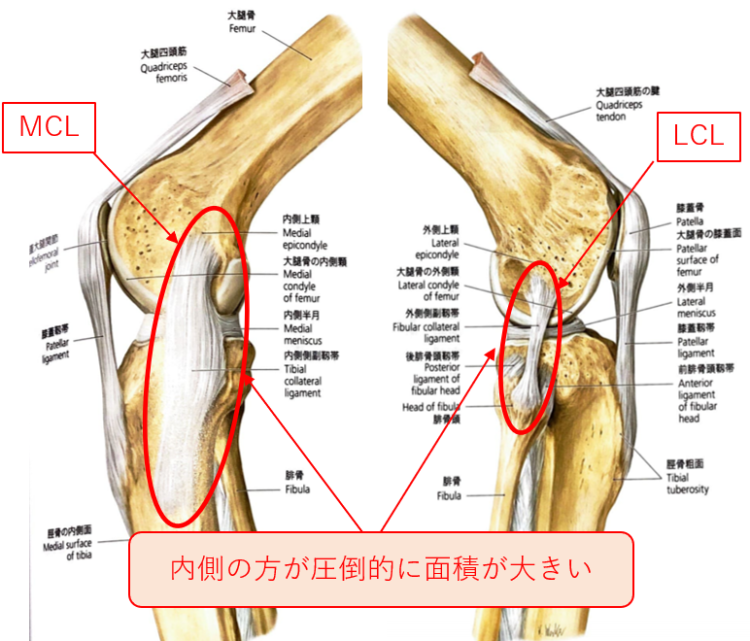
図:内側側副靭帯と外側側副靱帯の違い
プロメテウス解剖学アトラス 解剖学総論/運動器系 第3版より引用
2.人工膝関節置換術の術後の疼痛軽減までの流れ
TKA術後の痛みの原因は上記でいくつか紹介していきました。
次は、「痛みの時期」についてまとめていきます。
痛みの程度に差はありますが、術後から2~3か月程度まで痛みは続くとされています。
術後1~2日間が最も痛い
手術後の一番痛い期間は、大体、術後24時間~48時間となります。
この間は、硬膜外鎮痛法(エピ(Epi))により痛みを抑制していきます。
この時期のリハビリについて具体的に知りたい方はこちらの記事をご覧ください。

この時期は、活動量にもよりますが、術後の炎症がピークを迎え、熱感や腫脹が目立ちます。
そのため、患者自身にも適切なアイシングの指導を行い炎症を抑えていくようにしていきます。
痛みが強いまま無理にリハビリを行うと、身体的な痛みだけでなく情動的な面が強く関与することとなり、痛みが遷延しやすくなります。
術後の痛みのことを考慮する場合、
「痛くても無理に曲げる・動かす」のではなく、「動いても意外と痛くない」とか「曲げても大丈夫」と安心感を感じてもらう介入の思考も大事になると思われます。
その後は週を追うごとに痛みは軽減していく
術後数日間で炎症のピークを越えて、炎症による過度の痛みは軽減してきます。
そのため、「膝が全体的にだるくて痛い」とか「体重をかけると痛い」などの訴えは軽減してきます。
しかし、その後も術創部の表面の痛みは残存します。これは術創部自体の痛みになります。
この表面の痛みは術創部の修復が完了するまで痛みが残ります。
そのため、術創部が伸長される膝の屈曲運動では痛みを訴えることが多くなります。
つまり、荷重時痛は軽減するものの、膝の屈曲を伴う動作に関しては痛みが残存しやすいことになります。
上記の痛みは、徐々に薄れ2~3ヶ月程度で落ち着いてきます。
痛みが我慢できない場合は、座薬などを入れて、定期的な痛み止めに加え痛みを抑えるようにしていきます。
術後の経過と共に、徐々に座薬や痛み止めの必要性が無くなってきます。
リハビリでの痛み
手術後は定期的に痛み止めを飲んでいるため、リハビリ訓練中に痛みを訴えることは少ないですが、それでも痛い場合は、リハビリ前に座薬をいれるなどして対応していきます。
※リハビリの訓練内容によっては痛みを訴えることがあります。
上記で述べたように、膝の屈曲運動や屈曲を伴う動作訓練では痛みを伴いやすいため、痛みに留意しながらリハビリを進めていきます。
人工膝関節置換術の術後患者の約20%に痛みの遷延化が起こっている(慢性疼痛に移行)
文献では、TKA患者の約20%において術後痛が慢性化すると報告がされています。
※文献により若干相違がありますが、全体の10~20%は慢性疼痛に移行すると理解して頂ければと思います。
このことに関して、近年では「術後の痛み」について研究する施設が増えてきています。
術後の成績が良く、年々手術件数が増加傾向にあるTKAですが、このように術後20%の方が慢性的な痛みを抱えるリスクがあるとなると少し怖くなる部分もありますよね・・・。
この慢性疼痛に移行しやすい方・そうでない方の傾向についてはまだはっきりしていないですが、
痛みをネガティブに捉えている方や術後から過剰な疼痛を訴える方については、アプローチの方法を検討する必要があります。

術後の痛みが強く、それが原因で機能低下・ADL低下をきたしている場合は、不要な痛みを出さずに出来るリハビリに切り替える必要があります。
痛みをネガティブに捉えているかどうかの評価には、PCS(Scale Catastrophizing Pain)という痛みの破局的思考を評価するスケールが最近よく使われるようになってきています。
このように、近年では客観的な評価だけで術後の成果を判断するだけでなく、患者立脚型の評価法(患者自身がどう感じているか・思っているかなどの質問形式の評価方法)が普及してきています。

術後の成果は数値だけでなくて、手術を受けた人が”どう思っているか”も重要な指標になるってことですね。
3.まとめ
今回はTKA術後の痛みについて記事にしていきました。
術後の痛みの原因やその痛みがいつまで続くのか?などについてまとめていきましたが、
実際に臨床でTKA術後の方を担当していると、本当に人によって痛みの出方や訴え方は様々です。
そして、痛みが落ち着く時期もものすごい早い方もいれば、なかなか落ち着かない方がいたりとまばらです。
痛みに関しては、最期にも述べましたが、慢性疼痛に移行するかどうかが一つのポイントになります。
術後の急性疼痛から、慢性疼痛に移行してしまうと痛みが常在化してしまい、患者のQOLは著しく低下します。
そうならないように、術後早期から痛みについて注意をし、慢性化しそうな場合は早い段階から介入方法を検討していく必要があります。
TKA術後の満足度の維持・向上には術後リハビリを担当するセラピストに係っている部分もあるため、痛みについて考えていく必要がありますね。
「いつか治るから大丈夫」・「今のうちに頑張っておかないと」
このような曖昧な表現は極力減らして明確な判断と指標を患者に示せるように精進していきたいと思います。
それでは本日はこの辺で。
今回も最後まで読んで頂きありがとうございました!

コメント