どうも。
管理人のKnee-syudyです。
2021年に公開された文献にて気になる一文を見かけました。
TKA術後のCPMは用いないことが中等度の強さで推奨されている
このような内容が海外のガイドラインでは記されていることを知り、今回記事にすることとしました。
CPMに関する記事は以前も書いていきましたが、
その際も、CPMの重要性ははっきりしないということをまとめていきました。
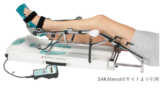
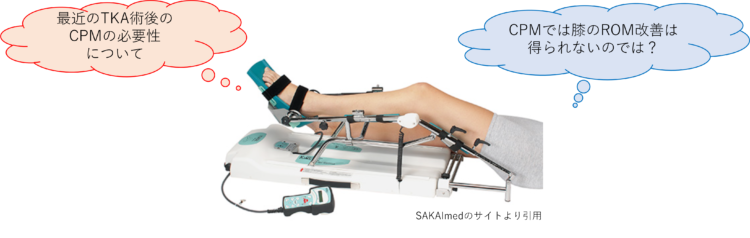
今回の文献によりCPMの必要性はいよいよ無くなってきたのでは!?と感じている次第です。
今後の日本のガイドラインではCPMの必要性はどうなっていくんでしょうか?
1.TKA術後のCPM施行に疑問符?
以下の文章は2021年に理学療法学で掲載された文献から抜粋したものになります。
飛山 義憲ら 人工膝関節置換術前後のリハビリテーションプロトコルの実施状況と内容に関する全国調査 理学療法学/48 巻 (2021) 4 号より抜粋しております。
TKAによる疼痛や運動機能の改善といった効果を最大限に引き出すだすためには、術前や術後の運動療法などの理学療法を含むリハビリテーションが重要であり、諸外国ではTKA前後のリハビリテーションに関するガイドラインにより、エビデンスに基づいたリハビリテーションが求められている。
これらのガイドラインでは術前に運動機能や心理面を含めた評価を行い、筋力増強や柔軟性向上を元区的とした運動療法を実施すること、術後には寒冷療法や運動療法を行い、持続的他動運動機器(CPM)を用いないことなどが中等度の強さで推奨されている。
このように、最近のTKAに関する文献の一文に、CPMを否定する内容が記載されることとなりました。
この文献でも、海外からの文献を引用し、導入の部分で紹介している形となっているため、
日本で本格的にCPMが否定されているわけではない
ものと思われます。

ただ、海外のTKA術後の流れを取り込んで、早期退院を勧めている施設ではCPMを行っていないようですね。
※早期退院は手術から1週間以内の退院を勧めている施設のことを言います。
日本のガイドラインでも短期的なCPMの施行はある程度勧められているものの、長期的な使用に関しては推奨度は低くなっています。
引用元の文献は以下の2つです。
②の参考文献は、アメリカ理学療法(APTA)ボランティアガイドライン開発グループによって作成されており、CPM以外にも大変興味深い内容が記されていますが、英文であるため理解するには大変な労力が必要になるかと…。
おさらい~TKA術後のCPMのエビデンスについて~
CPM(continue passive movement)装置についてのエビデンスレベルと推奨グレードについて
変形性膝関節症 理学療法診療ガイドラインから引用しています。
術後短期的使用: 推奨グレード B エビデンスレベル 1
術後長期的使用: 推奨グレード D エビデンスレベル 1
以下は、推奨グレードとエビデンスレベルを決定するための参考資料になります。
●TKA後CPMの使用は、関節可動域に関して有効であるが、臨床的意義に関しては小さい。また、
麻酔下のマニピュレーションの実施数は減少するがエビデンスとしては弱い。
●通常の理学療法士による介入のみと、それとCPMを併用した場合、術後3か月の時点では
屈曲角度、腫脹、機能、疼痛に有意な差は認められなかった。CPM使用の有意性は認められなかった。
●自動運動を中心とした理学療法と比較して、CPMの有効性は、短期的にも長期的にも
認められなかった。
●CPMの使用は、短期的には関節可動域の改善に有効である。しかし、長期成績には影響を
与えなかった。また、CPMの長期使用は、関節可動域の改善にほとんど影響はない。
●TKA術後、通常の理学療法にCPMを併用することによるさらなる効果は認められなかった。
●TKA術後、通常の理学療法にCPMを併用することは、患者にとって有益である。しかし、
その使用期間、強度についてはさらなる研究が必要である。
上記の内容から、TKA術後のCPMは短期的にはある程度のエビデンスおよび推奨グレードを確保できているものの、長期的にはあまり勧められないという結果となっています。
2.まとめ
今回は、TKA術後のCPMについての記事になります。
CPMについては以前にも一度紹介してきましたが、近年のTKA術後の動態について変化があったため、再度CPMについて紹介することになりました。
CPMについては、現場で働いているPTであれば、感じることもあるでしょうが、本当に人によって善し悪しが変わると思わないでしょうか?
膝の屈曲運動に対してしっかり受け入れている患者さんに対してはさほど悪い影響はなく、どちらかというと順調に膝の屈曲ROMはupしてきます。
しかし、膝の屈曲運動に対し始めから拒否的な反応を示している患者さんに対しては、いくらCPMを行ってもずっと平行線を辿っていて、段階を追って膝の屈曲可動域がupしているように思えないと感じます。
近年ではTKA術後の情動面の問題も指摘されています。
この辺りが、どちらかというと直接的な訓練にあたるCPMを推奨されない要因の一つになっているものと思われます。
膝を曲げたら痛い!!
と思っている患者さんに対し、無条件で膝を曲げていくわけですから…そりゃ深層心理での拒否が出てもおかしくはないですよね?
こういった背景があって、CPMの確固たる立場が確立しない原因の一つかなと思われます。
ということで、それでは本日はこの辺で。
今回も最後まで読んで下さりありがとうございました。
今回の記事が参考になったと思ったらいいね!やフォローをお願いします!

コメント