どうも。
管理人のKnee-studyです。
今回も前回の引き続きで、「TKA術後の膝屈曲ROMの改善方法」についてです。
前回は、TKA術後の膝屈曲ROMを改善するために行う”ROM訓練時の注意点”に焦点をあててまとめていきました。
今回は、「膝周囲の組織に対するアプローチ方法」について紹介していきます。
膝周囲の組織といっても思っているよりも介入すべき組織は多くあります。
TKA術後だからといって、アイシングして、膝を曲げる訓練をして歩く練習をすればいいってもんではありません。
●なぜ膝が曲がらないのか?
●なぜ膝が痛むのか?
●なぜ歩くときに膝がこわばってしまうのか?
●なぜ歩くときに上手く体重がかけれないのか?
などなど、どの疾患や術後の場合も同じですが、考えれば考えるほど疑問点とそれに伴う悩みは増えるものです。
なぜ膝が曲がらないのか?
「この組織に対してアプローチしたら曲がりやすくなる」ということがわかっていれば、初回に介入した際の問診の質も変わってくると思います。
今回はそういった「なぜ」を解決するための記事になればと思いまとめていきます。
1.TKA術後の膝周囲の組織の状態は?
TKA術後の膝周囲はどうなっているでしょうか?
・・・当然ながら腫れていますよね。
腫脹が軽減する時期は当然やってきますが、術後早期はまずこの腫脹の軽減を目的にリハビリ介入を行っていくと思います。
創部周囲を中心に皮膚の滑走性は低下し、腫脹により大腿四頭筋の筋出力は低下します。
大腿四頭筋の筋出力低下により最終伸展域の活動が低下し、エクステンションラグをきたしやすくなり、膝周囲の安定性は著しく低下します。
このようにエクステンションラグがある状況下で歩行訓練を進めていくと、膝のこわばり感を助長する結果となり、歩行時のknee actionの破綻に繋がってきます。

エクステンションラグ=膝の不安定性↑
となるわけなので、
当然、荷重時に不安定感を訴えます。
その不安定感が膝周囲の異常筋緊張に変換され、「緩むべき時期に緩めることが出来ず、固めたまま歩いてしまう」という結果に繋がるわけですね。
このように、TKA術後の膝周囲の組織の状態を歩行時の問題に繋げて説明していきましたが、思ったより重大な問題を引き起こす可能性があるということがご理解いただけたかと思います。
当然ですが、違うセラピストによっては、違った視点で膝周囲の組織の重要性を説いていることもあると思います。
上記で紹介した内容だけではないことを前提に、こんな考え方もあるのかー。くらいに思っていただければと思います。
では、これからは膝周囲の組織に対する実際のアプローチ内容についてまとめていきます。
2.TKA術後の膝周囲の組織へのアプローチ方法について
ここからは、TKA術後に膝周囲に対して行うアプローチ内容について紹介していきます。
膝周囲の組織や、起こっている現象に対するアプローチをそれぞれ書いていきます。
①膝蓋上嚢の問題
まずは膝蓋上嚢の問題についてです。
膝蓋上嚢は大腿骨顆部と膝蓋骨をつなぐ”滑液包”であると言われています。
TKA術後の関節内は血種でいっぱいです。徐々に吸収されて正常化していくわけですが、その過程で膝蓋上嚢部分で癒着が生じれば、たちまち膝の屈曲可動域の大きな制限因子になってきます。
癒着を作り出す要因としては、”長期間の不動”や”炎症の遷延化”になります。
炎症を早い段階で鎮静化させるためにアイシングを行ったり、循環改善を促したり、適切な運動量を担保したり(過負荷により炎症の遷延化はNG)していきます。
また、膝蓋上嚢部の可動性も引き出していくことで癒着の改善を図っていきますが、ここでは大腿四頭筋の筋収縮を入れたり、膝の屈伸の運動を行い、大腿四頭筋の収縮弛緩を促していきます。
※膝蓋上嚢は中間広筋との関連性が強いため
膝蓋上嚢についての詳細な内容はこちらの記事に記載されています。
②膝蓋下脂肪体or膝蓋支帯の問題
TKAを行う場合、術野の確保のために膝蓋下脂肪体を一部ないしほとんど切除することもあるようです。
※当院のDrは切除しています。
以前も紹介しましたが、膝蓋下脂肪体は膝周囲の組織の中で1.2位を争うほど「痛みを感じやすい組織」になります。
組織の痛みを調べた研究では、膝蓋下脂肪体の痛みは0~4段階の内、「4」ですよ。MAXです。
この膝蓋下脂肪体は、その名の通り膝蓋下に存在しています。丁度、膝蓋腱の裏側ですね。横に広がりがあって、パテラの側方あたりまで可動性があるようです。
で、この膝蓋下脂肪体がTKA術後とどう関係しているのか?って話ですが、TKA術後の多くの人は膝蓋下に痛みを訴えませんか?
創の問題もあるでしょうし、炎症が広範囲に波及して痛みを出していることもあるでしょうが、なかなか膝蓋下部分の痛みが引かないことが多いです。
施設によっては膝蓋下脂肪体は温存しているわけなので、TKA術後に膝蓋下に強い痛みがある場合は膝蓋下脂肪体の存在を疑ってみるべきかと思います。
このように強い痛みがあると、膝の屈曲ROMは容易に制限されます。
こういう場合の膝屈曲ROM制限では「膝の前が張り裂けそうな感じがする」などの訴えがあります。
※ちなみに創部の伸張性の問題でも同様に訴えることがあります…
ちなみに膝蓋下脂肪体についての記事はこちらです。
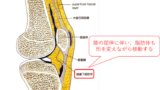
これと同様に、膝蓋支帯の問題も理解しておきましょう。
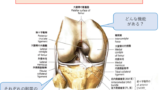
膝蓋下は脂肪体だけでなく、支帯や膝蓋靱帯もそうですし、多くの組織が混在しています。
③腫脹の問題
腫脹については、組織どうこうの問題ではありません。
ただ、腫脹があると組織一つ一つが当たり前の機能を果たせなくなるため、TKA術後の機能改善を考える上ではかなり邪魔な存在になることは確かです。

しかし、炎症自体は正常な反応であり、創治癒のためには必要な反応になります。
炎症を抑えすぎれば創治癒が遅れることを意味しており、いつまでも組織として安定しなくなります。
ちなみに、
”TKA術後の腫脹”と”膝屈曲ROM制限”の関係性ですが、
ボイルしたソーセージをイメージしてもらうと分かりやすいと思います。

こんな感じですね。
ボイルしたソーセージなんかは、中で肉汁がはじけそうになっていますよね?
腫脹した膝関節もそんな状態になっているとイメージしましょう。
関節内の内圧が高まってしまった結果、関節運動を阻害してしまうわけですね。
これが腫脹とROM制限の関係性となります。
上記のことを踏まえ、TKA術後の炎症を適切に落ち着かせていく必要があります。
「とにかく冷やしておけばOK!」
とはいきません。
適切な時間と方法を理解して、それを患者さん自身にも理解してもらうよう指導していく必要がありますね。
リハビリの時間なんて、24時間中の多くても1~2時間なのでそれ以外の過ごし方が、炎症の鎮静化にとっては重要となってきます。
アイシングについての記事はこちらです。

④創部の伸張性の問題
TKAを行う際は、必ず侵襲し人工関節を挿入していきます。
この侵襲によってできた創部を手術が終われば閉じていきます。
この時に縫合するわけですが、これが術後の膝屈曲ROM時のハリ感に繋がっているように感じます。
●膝屈曲時の膝前面のハリ感が表層にある場合
●膝を屈曲させる場合、表層にある皮膚を少したわませてみると痛みが軽減する場合
このような場合は、創部の伸長痛が原因であると判断します。
創部の離開を助長しないように、創部に向かって組織のモビライゼーションを行なっていきます。

創部に向かって皮膚を近づけることでシワを作るようにするわけですね!
そうすることで、皮膚‐皮下組織間の滑走性改善も促され、膝屈曲時の膝前面の伸張性向上に繋がってくるということですね。
3.まとめ
今回は、TKA術後の膝屈曲ROM改善のために行う、「膝周囲の組織へのアプローチ」という題で記事をまとめていきました。
目に見える問題だけを解決しようとすれば、TKA術後に限ってはとにかく膝を曲げる運動を行っていけばいいわけですよね。
でも、実際はそうじゃないわけですよね。
曲がらないのには理由があるわけで、鍵がかかっている扉をいつまでも開けようとガンガンやっている状態と同じような感じになってしまいます。
今回は、この「曲がらない理由」はなんなのか?を紹介していきました。
まずは曲がらない理由についてアプローチして、そのあとに屈曲ROM訓練を行っていくと不要な痛みを感じることなくROM訓練が出来るかもしれません。
そうやっていくことで、術後疼痛の遷延化のリスク軽減にも繋がりますし、歩行時の膝のこわばりの改善にも繋がってくるかもしれません。
ということで、本日はこの辺で。
今回も最後まで読んで頂きありがとうございました!
今回の記事が参考になったと思ったらいいね!やフォローをお願いします!



コメント