どうも。
管理人のKnee-studyです。
今回も人工膝関節についてです。
前回記事で、人工膝関節が2つに大別されること、TKAよりもUKAの方が推奨される傾向にあることについてまとめていきました。

今回は、このUKAについてこのブログでは紹介していなかったため、ここで簡単にまとめていきたいと思います。
1.UKAとは?
UKAとは、膝関節の内側もしくは外側いずれかの関節部の置換術を行う術式になります。
UKA = Unicompartmental Knee Arthroplasty
この頭文字をとって「UKA」と言います。
このUKAの歴史についてです。
アメリカで開発されたUKAですが、TKAの良好な長期成績が報告されることにより、UKAは臨床の現場から駆逐された歴史があります。
一方で、イギリスではmeniscal bearing型のOxford UKAがGoodfellowとO’Connorによって開発され、良好な術後成績を収めており、現在でも改良はされているものの、Oxford UKAは取り扱われています。
そこに近年の最小侵襲手技(Minimally Invasive Surgery:MIS)の普及により、再びUKAが注目を浴びるようになってきているのが現状です。
近年のUKAの10年以上の長期成績では、90%を超える生存率を示し、除痛や膝関節機能が長期的に良好に維持されるとの報告が多く見受けられます。
これれは適切な症例の選択、UKAの術式の理解、また人工関節自体のデザインの改良に起因するものであるとされています。
UKAのメリット
わが国における変形性膝関節症(膝OA)の大部分は内側の大腿脛骨関節の障害が強い内側型OAです。
外側大腿脛骨関節が正常に近い状態でも、内側型OAの末期例に対してはTKAが行われることが多いのが現状です。
しかし、OAが内側または外側大腿脛骨関節のみに限局している場合、同部のみを部分的に置換するUKAは、片側顆部や前・後十字靭帯を温存し、膝関節機能を生理的に近い状態のまま保持するため、膝関節機能の回復を図る手術としてより合理的といえます。
また両顆部、前十字靭帯、場合によっては後十字靭帯の切除が必須なTKAと比較しても、侵襲ははるかに少ないわけで、さらにUKAを最小侵襲手技(Minimally Invasive Surgery:MIS)で行うことで、侵襲はより少なくなります。
そのため基礎疾患を有した患者や超高齢者へも適応が拡大されつつあります。
UKAのデメリット
対して、UKAのデメリットですが、以下の項目が挙げられます。
TKAに比べて耐用年数にやや問題がある可能性があります。
TKAよりも実績が少ない分、耐用年数が明確でないのが現状です。

TKAよりも術後の制約が多いため、耐用年数にもバラつきがあるものと思われます。
年齢が若く、活動性の高い方にはUKAは禁忌となります。
つまり、術後にスポーツや膝に負担のかかる動作を積極的に行うことが望ましくないわけです。

術後の動作指導がTKAよりも重要になってくる可能性がありますね。
部分的な置換術となるため、当然ながらその適応はTKAと比べると格段に狭くなります。

UKAに関しては、ある程度、関節が正常に保たれている段階での手術が望まれます。
TKAの術野に比べUKAの方が術野が狭くなります。
また温存する組織が多いため、手術にはTKAよりも配慮が必要になってきます。
UKAとTKAの比較
こちらは東京女子医科大学整形外科 公式サイトより一部改変し引用したものになります。
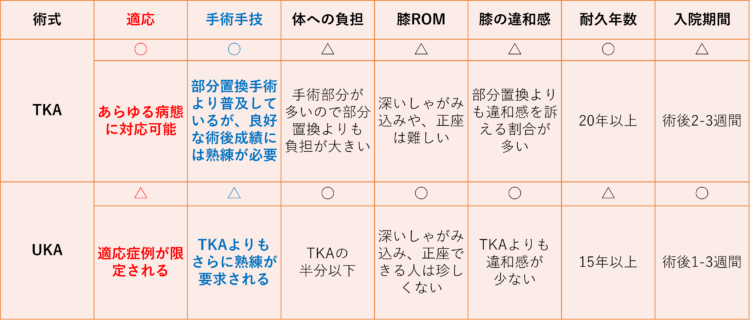
このようにデメリットとも被るところがありますが、UKAの場合、適応は限定され、手術手技も困難になるようです。
ただし、体への負担や術後の膝関節可動域および違和感の出現はTKAに比べるとよい傾向を辿ることになり、入院期間も短くなります。
2.UKAの適応
UKAの適応となる疾患は内側型、あるいは外側型膝OAや特発性膝骨壊死であり、関節リウマチ(RA)などの炎症性の疾患は基本的には適応となりません。
手術の適応を判断する上で、”全身的な要件”と”膝関節の局所的な要件”を満たす必要があります。
全身的な要件
全身的な要件には、60~65歳以上の高齢者で比較的日常生活での活動性が低く、体重の軽い症例、すなわち高齢の女性が最も良い適応とされています。
総合的な臨床評価では、膝関節の疼痛により連続歩行距離が500m以下に制限され、JOAスコアで60点以下が適応となります。

●若年者は適応とならず60歳~65歳以上からが適応
●日常生活での活動性が低い方が適応
●肥満ではなく体重が軽い方が適応
これらの項目がポイントになりそうですね!
局所的な要件
膝関節の局所的な要件では、屈曲拘縮が20°以下で、外反強制手技により比較的容易に外反位となる状態、つまり靱帯を含めた内側の軟部組織の軽度な拘縮膝が適応となります。
※外側型のUKAを施行する場合は、上記内容の反対で内反強制によって容易に内反位になる場合に適応となります。

●膝関節の屈曲拘縮(伸展制限)が20°以下
●内外反の強制に抵抗できなくなっている膝関節
伸展制限は思っているよりも術後の機能に影響するものと思われるため、重要なポイントになると思われます。
X線所見
X線所見では、内側あるいは外側の大腿脛骨関節の単一コンパートメントの障害を示す膝OAで、膝関節の変形が脛骨近位部の内反変形に起因するのではなく、関節内病変すなわち軟骨の変性摩耗による例が良い適応になります。
外反強制X線撮影で膝外側角(FTA)が175°以下になることが好ましく、その際に、外側の関節裂隙が少なくとも3㎜以上保たれる、すなわち外側の関節軟骨が十分に残存していることが条件となります。
※外側型UKAの場合はこの反対を意味します(内側の関節軟骨が十分に残存していること)
膝正面X線像で、外側の脛骨棘に骨棘形成や障害されているコンパートメントの脛骨関節面の後方まで骨摩耗が及んでいる例、関節症性変化のわりに過度の関節裂隙が開大する例では、ACLが不全あるいは完全断裂している可能性があります。
ACLの性状の観察にはMRIによる評価が有用で、疑わしい例では撮像する必要があります。

●温存する側の関節軟骨が十分に残存していること
●ACLが機能しているかどうかはMRIでの診断が有用
UKAの場合はACL機能の如何で術後の予後が決まってくるため、診断は重要になります。
3.UKAの禁忌
UKAの禁忌については、上述し「UKAの適応」の裏返しになるわけですが、わかりやすいように表にして示しています。

Jamali AA et al : Unicompartmental knee arthroplasty. In The adult knee, Callaghan JJ et al eds,Lippincott Williams & Wilkins, Philadelphia, PA, 2003, 1111-1134より一部改変し引用
こちらは海外の文献であり、若干我が国と合わない項目もありますが、大方はこのように禁忌が記されています。
先程から何度か述べていますが、この中で特にACLの断裂は、術後に大腿骨および脛骨コンポーネントの亜脱臼をきたすことで著しく適合が悪くなり、過度の内反あるいは外反が生じる可能性があるため、ACL不全や変性断裂膝は絶対的な禁忌になるとされています。
4.まとめ
今回はUKAについてまとめていきました。
UKAはよくTKAと比較される立場にありますが、身体への負担を考える上では圧倒的にUKAの方が望ましいわけですね。
ただし、手術手技が困難で熟練した技術が必要になることから、実績のあるDrを探す必要があるわけです。
手術の内容やコンセプトがいくら良くても、結局のところは「解剖学的に正確な位置にコンポーネントを設置できるか」に懸かってくる訳です。
ここを失敗すると長期的な予後に影響を与える可能性が高くなり、再手術(再置換)やTKAへの変更を余儀なくされることにもなりかねません。
ということで近年増加傾向にある「UKA」についてでした!
今回も最後まで読んで頂きありがとうございました。


コメント